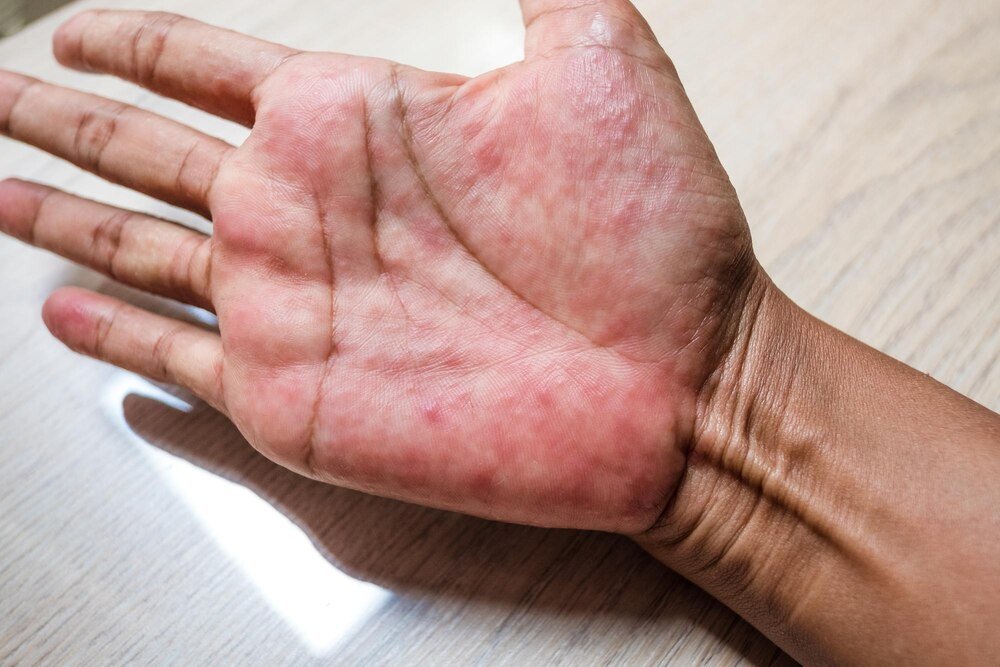
Łuszczyca to przewlekła choroba autoimmunologiczna, która może dotykać różnych części ciała, w tym dłoni. Dotknięte miejsca charakteryzują się czerwonymi, łuszczącymi się zmianami skórnymi, które często powodują znaczny dyskomfort i ból. Łuszczyca dłoni stanowi szczególne wyzwanie, ponieważ bezpośrednio wpływa na codzienne funkcjonowanie i może drastycznie obniżać jakość życia. Nasze ręce są nieustannie narażone na czynniki zewnętrzne i widoczne dla innych, co dodatkowo potęguje fizyczne i psychologiczne obciążenie związane z tą chorobą.
Jak rozpoznać łuszczycę na dłoniach?
Łuszczyca na dłoniach może przyjmować różne formy, z których najczęściej spotykane są:
Łuszczyca plackowata dłoni – charakteryzuje się dobrze odgraniczonymi, czerwonymi plamami pokrytymi srebrzystymi łuskami. Zmiany te mogą występować na wierzchniej stronie dłoni, między palcami lub na całej powierzchni ręki.
Łuszczyca krostkowa dłoni – objawia się małymi, wypełnionymi ropą krostkami, które z czasem mogą zasychać i łuszczyć się. Ta forma często dotyka wewnętrznej strony dłoni i może być wyjątkowo bolesna, utrudniając wykonywanie nawet prostych czynności.
Łuszczyca hiperkeratotyczna – charakteryzuje się znacznym zgrubieniem skóry, szczególnie na dłoniach i stopach, z głębokimi, bolesnymi pęknięciami, które mogą krwawić i stanowić wrota dla infekcji.
Typowe objawy łuszczycy na dłoniach obejmują:
- Czerwone, zapalne plamy skórne
- Srebrzystobiałe łuski na powierzchni zmian
- Zgrubienia naskórka
- Bolesne pęknięcia skóry
- Swędzenie i pieczenie
- Sztywność palców i ograniczenie ruchomości
Łuszczyca dłoni często współwystępuje z łuszczycą stóp, tworząc zespół nazywany „łuszczycą dłoni i stóp” (palmoplantar psoriasis), który dotyka około 5-20% wszystkich pacjentów z łuszczycą. Ta podwójna lokalizacja zmian znacząco utrudnia codzienne funkcjonowanie.
Przyczyny łuszczycy dłoni
Dokładna przyczyna łuszczycy nie jest w pełni poznana, jednak wiadomo, że jest to choroba o podłożu autoimmunologicznym, w której układ odpornościowy błędnie atakuje własne komórki skóry, przyspieszając ich cykl życiowy. W przypadku łuszczycy dłoni, kluczową rolę odgrywają:
Czynniki genetyczne – skłonność do łuszczycy jest dziedziczna. Jeśli ktoś w rodzinie choruje na łuszczycę, ryzyko jej wystąpienia u krewnych jest znacząco wyższe. Naukowcy zidentyfikowali kilka genów związanych z predyspozycją do tej choroby.
Czynniki środowiskowe, które mogą nasilać lub wyzwalać objawy:
- Urazy mechaniczne skóry (efekt Koebnera) – zadrapania, otarcia czy skaleczenia mogą prowokować pojawienie się nowych zmian łuszczycowych
- Częsty kontakt z detergentami i chemikaliami, które naruszają naturalną barierę ochronną skóry
- Wykonywanie prac wymagających częstego mycia rąk, co prowadzi do przesuszenia skóry
- Ekspozycja na zimno i suche powietrze, szczególnie w okresie jesienno-zimowym
- Infekcje (szczególnie paciorkowcowe), które mogą wywołać pierwszą manifestację choroby lub zaostrzenie istniejących objawów
Stres – silne przeżycia emocjonalne mogą wyzwalać lub zaostrzać objawy łuszczycy dłoni poprzez wpływ na układ immunologiczny i hormonalny.
Używki – palenie tytoniu i nadmierne spożycie alkoholu mogą znacząco nasilać przebieg choroby i zmniejszać skuteczność stosowanych terapii.
Różnicowanie łuszczycy dłoni z innymi chorobami
Łuszczyca dłoni może być mylona z innymi schorzeniami skórnymi, co czasem opóźnia właściwą diagnozę i leczenie. Najczęstsze choroby wymagające różnicowania to:
Wyprysk kontaktowy – reakcja alergiczna na substancje drażniące, charakteryzująca się zaczerwienieniem, swędzeniem i pęcherzykami. W przeciwieństwie do łuszczycy, wyprysk zwykle ustępuje po wyeliminowaniu czynnika wywołującego.
Grzybica dłoni – infekcja grzybicza powodująca łuszczenie się skóry, często z wyraźnym brzegiem zmian. Badanie mykologiczne pozwala na jednoznaczne rozróżnienie.
Liszaj płaski – charakteryzujący się fioletowymi, swędzącymi grudkami, które rzadziej niż w łuszczycy pokryte są łuskami.
Egzema dyshydrotyczna – cechująca się drobnymi pęcherzykami na dłoniach i stopach, które z czasem pękają i tworzą bolesne nadżerki.
Prawidłowa diagnoza wymaga konsultacji dermatologicznej, a w niektórych przypadkach również badań dodatkowych, takich jak biopsja skóry czy badania mikrobiologiczne. Wczesne rozpoznanie jest kluczowe dla skutecznego leczenia i zapobiegania postępowi choroby.
Metody leczenia łuszczycy dłoni
Leczenie łuszczycy dłoni jest zwykle długotrwałe i wymaga cierpliwości zarówno ze strony pacjenta, jak i lekarza. Terapia powinna być dobrana indywidualnie, w zależności od nasilenia objawów, reakcji na wcześniejsze leczenie oraz współistniejących chorób.
Leczenie miejscowe
Preparaty keratolityczne – zawierające kwas salicylowy lub mocznik, pomagają usunąć nadmiar zrogowaciałego naskórka, przygotowując skórę do działania innych leków i poprawiając ich wchłanianie.
Kortykosteroidy – redukują stan zapalny i łagodzą swędzenie. Ze względu na ryzyko działań niepożądanych, szczególnie przy długotrwałym stosowaniu, powinny być używane pod nadzorem lekarza. Na dłoniach, gdzie skóra jest grubsza, często stosuje się silniejsze preparaty, niekiedy pod okluzją.
Analogi witaminy D (kalcypotriol, takalcytol) – spowalniają nadmierne namnażanie się komórek skóry. Są szczególnie skuteczne w połączeniu z kortykosteroidami, gdyż działają synergistycznie.
Retinoidy miejscowe (tazaroten) – normalizują proces rogowacenia naskórka i zmniejszają stan zapalny. Mogą powodować podrażnienie skóry, dlatego wprowadza się je stopniowo.
Inhibitory kalcyneuryny (takrolimus, pimekrolimus) – stosowane szczególnie w delikatnych obszarach skóry, gdzie długotrwałe stosowanie steroidów mogłoby prowadzić do atrofii.
Leczenie ogólnoustrojowe
W cięższych przypadkach łuszczycy dłoni może być konieczne zastosowanie leków działających ogólnoustrojowo:
Retinoidy doustne (acytretyna) – regulują proces rogowacenia naskórka. Są szczególnie skuteczne w łuszczycy krostkowej dłoni, ale wymagają monitorowania ze względu na potencjalne działania niepożądane.
Metotreksat – lek immunosupresyjny hamujący nadmierną proliferację komórek skóry. Stosowany w umiarkowanych i ciężkich postaciach łuszczycy, wymaga regularnej kontroli parametrów wątrobowych i morfologii krwi.
Cyklosporyna – lek immunosupresyjny stosowany w ciężkich przypadkach. Działa szybko, ale ze względu na profil bezpieczeństwa zwykle nie jest stosowana długoterminowo.
Leki biologiczne – nowoczesna grupa leków ukierunkowanych na konkretne mechanizmy immunologiczne odpowiedzialne za rozwój łuszczycy. Mogą być rozważane w przypadkach opornych na tradycyjne metody leczenia lub gdy choroba znacząco wpływa na jakość życia.
Fototerapia
Kontrolowana ekspozycja na promieniowanie UV (UVB wąskopasmowe lub PUVA – psoralen plus UVA) może być skuteczna w leczeniu łuszczycy dłoni, szczególnie w połączeniu z innymi metodami terapeutycznymi. Fototerapia wymaga regularnych wizyt w ośrodku dermatologicznym i stopniowego zwiększania dawki promieniowania.
Codzienna pielęgnacja i profilaktyka
Odpowiednia pielęgnacja skóry dłoni jest kluczowym elementem radzenia sobie z łuszczycą i może znacząco wpłynąć na skuteczność leczenia:
- Regularne nawilżanie skóry dłoni emolientami, najlepiej bezpośrednio po umyciu rąk, gdy skóra jest jeszcze wilgotna, co zwiększa zatrzymywanie wody w naskórku
- Używanie łagodnych, bezzapachowych mydeł o neutralnym pH, które nie naruszają naturalnej bariery ochronnej skóry
- Noszenie rękawiczek ochronnych podczas prac domowych i kontaktu z detergentami, chemikaliami czy rozpuszczalnikami
- Unikanie gorących kąpieli i długotrwałego moczenia rąk, które mogą wysuszać skórę i nasilać objawy
- Ochrona dłoni przed zimnem i wiatrem poprzez noszenie rękawiczek w chłodniejszych miesiącach
- Unikanie urazów skóry dłoni, które mogą prowokować nowe zmiany łuszczycowe (efekt Koebnera)
- Ograniczenie stresu poprzez techniki relaksacyjne, medytację, jogę czy regularne ćwiczenia fizyczne
- Zdrowa, zbilansowana dieta bogata w kwasy omega-3, antyoksydanty i witaminy, które mogą mieć korzystny wpływ na stan skóry
Pacjenci z łuszczycą dłoni powinni unikać zawodów wymagających częstego kontaktu z wodą, detergentami lub substancjami drażniącymi, gdyż mogą one znacząco nasilać objawy choroby. Jeśli zmiana pracy nie jest możliwa, warto skonsultować z dermatologiem dodatkowe środki ochronne i intensywniejsze metody leczenia.
Łuszczyca dłoni, choć jest chorobą przewlekłą, może być skutecznie kontrolowana dzięki odpowiedniemu leczeniu i codziennej pielęgnacji. Kluczowe znaczenie ma wczesna diagnoza i rozpoczęcie terapii pod nadzorem dermatologa. Dzięki nowoczesnym metodom leczenia oraz właściwej pielęgnacji, osoby cierpiące na łuszczycę dłoni mogą znacząco poprawić komfort życia i funkcjonowanie w codziennych czynnościach. Pamiętajmy, że każdy przypadek łuszczycy jest indywidualny, dlatego plan leczenia powinien być dostosowany do konkretnych potrzeb pacjenta, uwzględniając nie tylko objawy fizyczne, ale również wpływ choroby na jego sferę psychiczną i społeczną.