Implanty działają bardzo dobrze, gdy kość jest stabilna, ogólny stan zdrowia bez większych zastrzeżeń, a w jamie ustnej nie toczy się przewlekły stan zapalny. Nie sprawdzają się natomiast wtedy, gdy brakuje kości, pacjent pali paczkę dziennie, a higiena jest „od święta” – wtedy nawet najlepszy system zawiedzie. W praktyce różne rodzaje implantów zębowych powstały właśnie po to, żeby dopasować się do tych skrajnie różnych sytuacji w ustach i w kości.
Znajomość typów implantów, ich zalet i ograniczeń pozwala realnie ocenić propozycje lekarza i zrozumieć, dlaczego w jednej sytuacji pasuje klasyczny tytanowy implant, a w innej miniimplant lub implant cyrkonowy. Poniżej najważniejsze podziały, z którymi warto się obyć, zanim zapadnie decyzja o leczeniu.
Kiedy implant ma sens, a kiedy lepiej rozważyć alternatywy
Implanty są świetnym rozwiązaniem, ale nie są uniwersalnym „zastępstwem zęba” dla każdego, w każdym momencie. Wbrew marketingowi, są sytuacje, w których inny typ uzupełnienia protetycznego będzie rozsądniejszy.
Implant ma zwykle sens, gdy:
- brakuje pojedynczego zęba lub kilku zębów, a sąsiednie zęby są zdrowe i szkoda je szlifować pod most,
- kość w rejonie brakującego zęba ma odpowiednią wysokość i szerokość albo da się ją bezpiecznie odbudować,
- pacjent akceptuje proces kilkuetapowy (od wszczepienia po koronę mija kilka miesięcy),
- higiena jamy ustnej jest dobra, a choroba przyzębia – jeśli była – jest opanowana,
- nie ma przeciwwskazań ogólnych (niekontrolowana cukrzyca, ciężka osteoporoza, świeże leczenie onkologiczne itp.).
Implant nie jest dobrym pomysłem albo wymaga dużo ostrożności, gdy:
- kość jest bardzo zanikła i nawet rozbudowane augmentacje dają wątpliwą prognozę,
- pacjent nie jest w stanie realnie zadbać o higienę (przewlekłe zapalenia wokół implantów to prosta droga do ich utraty),
- nałogowe palenie i brak chęci zmiany nawyków obniżają szanse powodzenia,
- zależy na bardzo szybkim „efekcie” przy jednoczesnym braku warunków kostnych – wtedy lepiej czasem zostać przy protezie ruchomej lub moście.
Dopiero w tym kontekście warto zagłębić się w podział implantów – bo to, jaki rodzaj zostanie wybrany, zależy przede wszystkim od warunków kostnych, planu protetycznego i stanu tkanek miękkich.
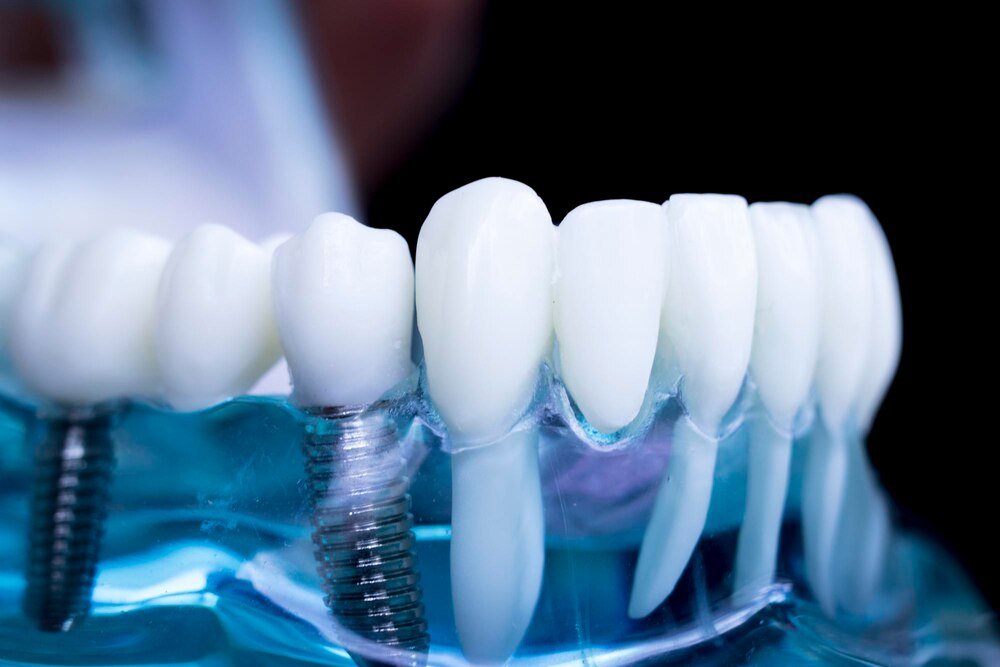
Rodzaje implantów zębowych ze względu na materiał
Najpopularniejszy podział to ten na implanty tytanowe i implanty cyrkonowe. Materiał ma znaczenie dla wytrzymałości, estetyki i reakcji tkanek.
Implanty tytanowe to obecnie standard światowy. Tytan jest biokompatybilny, dobrze zrasta się z kością (osteointegracja), ma wysoką wytrzymałość na obciążenia i sprawdza się w większości sytuacji klinicznych. Jego minusem bywa estetyka – przy bardzo cienkim biotypie dziąsła lub cofaniu się tkanek może delikatnie prześwitywać szarawy odcień elementów metalowych, choć nowoczesne łączniki i techniki pracy mocno ten problem ograniczają.
Implanty cyrkonowe wykonane są z tlenku cyrkonu – materiału w kolorze zbliżonym do zęba. Są metal free, co dla części pacjentów jest istotne (alergie, obawy przed metalami, względy estetyczne). Wyglądają dobrze w strefie estetycznej (przednie zęby), szczególnie przy cienkim dziąśle. Z reguły są jednoczęściowe lub w ograniczonym systemie elementów, co zmniejsza możliwości protetyczne, ale u uproszczonych przypadków może być zaletą.
W praktyce klinicznej tytan wciąż jest materiałem „pierwszego wyboru” przy skomplikowanych przypadkach, dużych zgryzach, pracach kilkuimplantowych. Cyrkon ma sens głównie w rejonach o wysokich wymaganiach estetycznych i u pacjentów bardzo wrażliwych na obecność metalu.
Około 90–95% stosowanych na świecie implantów to wciąż implanty tytanowe. Systemy cyrkonowe rozwijają się szybko, ale nadal są traktowane raczej jako uzupełnienie niż pełnoprawne zastępstwo w każdej sytuacji.
Kształt i budowa implantów: śruba, cylindry, miniimplanty
Kolejny ważny podział dotyczy kształtu i budowy implantu. To wpływa głównie na sposób przenoszenia sił na kość i na to, jakie manewry chirurgiczne są możliwe.
Implanty dwuczęściowe śrubowe – standard w codziennej praktyce
Najczęściej stosowane są implanty śrubowe, dwuczęściowe: część wszczepiana w kość (implant właściwy) oraz część łącząca z koroną (łącznik). Taka konstrukcja daje dużą elastyczność: można stosować różne łączniki (proste, kątowe, indywidualne CAD/CAM) i dopasować finalną pracę do warunków zgryzowych i estetycznych.
Śrubowy kształt pozwala na dobrą stabilizację pierwotną – implant „wkręca się” w kość, co jest kluczowe przy technikach z natychmiastowym obciążeniem (korona czasowa zaraz po zabiegu). Różne systemy mają różny gwint (głębokość, kształt, agresywność), co pozwala dobrać je np. do miękkiej kości w tyłach szczęki albo twardej kości w przednim odcinku żuchwy.
Dwuczęściowa budowa ma jeszcze jedną zaletę: jeśli w przyszłości zmieni się sytuacja protetyczna, możliwa jest wymiana samego łącznika i pracy protetycznej, bez ruszania implantu w kości. To wydłuża „żywotność” całego rozwiązania.
Wady? Więcej połączeń oznacza więcej miejsc potencjalnego mikroprzecieku bakteryjnego, dlatego tak istotna jest jakość systemu i precyzja pracy. W praktyce jednak przy poprawnej higienie i dobrze dobranym systemie nie stanowi to problemu.
Implanty jednoczęściowe i miniimplanty
Implanty jednoczęściowe łączą w sobie część wszczepianą w kość i wystającą ponad dziąsło część filarową. Nie ma klasycznego łącznika, a korona lub element protetyczny mocowane są bezpośrednio. Rozwiązanie jest prostsze konstrukcyjnie, ale wymaga bardzo precyzyjnego ustawienia implantu podczas zabiegu – później nie da się już skorygować kąta łącznikiem.
Ta grupa obejmuje też miniimplanty, czyli implanty o znacznie mniejszej średnicy (ok. 1,8–3 mm). Stosowane są przede wszystkim do stabilizacji protez ruchomych u pacjentów, u których kość jest cienka, a pełnej rekonstrukcji implantologicznej nie da się lub nie warto przeprowadzać. Wprowadzane są zwykle w mniej inwazyjny sposób, z mniejszym cięciem, czasem bez klasycznego odsłaniania płata.
Miniimplanty potrafią diametralnie poprawić komfort noszenia dolnej protezy całkowitej – proteza „trzyma się” podczas mówienia i jedzenia, nie wysuwa się przy każdym ruchu języka. Ale trzeba jasno powiedzieć: to z reguły nie jest pełnowartościowe zastępstwo utraconych zębów, tylko wzmocnienie protezy.
W dłuższym okresie miniimplanty mają czasem gorszą prognozę przy bardzo dużych obciążeniach (mała średnica = większe naprężenia), dlatego nie są pierwszym wyborem do pojedynczych koron w strefach dużych sił zgryzowych. Lepiej sprawdzają się jako rozwiązanie wspierające, szczególnie u starszych pacjentów.
Metody osadzania: implanty jednofazowe i dwufazowe
Pod pojęciem „rodzaj implantów” często kryje się tak naprawdę sposób, w jaki są one wprowadzane i obciążane. Tu pojawia się podział na jednofazowe i dwufazowe leczenie implantologiczne.
Implanty jednofazowe – szybko, ale nie dla każdego
Leczenie jednofazowe polega na tym, że implant wprowadzany jest do kości i jednocześnie (lub bardzo szybko) otrzymuje koronę tymczasową albo docelową. W jamie ustnej nie ma więc etapu „gojenia pod dziąsłem” bez zęba – od razu widać coś na kształt zęba.
Taki tryb ma sens głównie wtedy, gdy:
- kość jest dobrej jakości i ilości,
- implant osiąga wysoką stabilizację pierwotną (mierzoną np. ISQ),
- zgryz można tak skorygować, żeby nowy ząb nie był przeciążony na początku.
Rozwiązanie jest kuszące, bo „wychodzi się z zębem”, ale wymaga bardzo doświadczonego zespołu i dobrze dobranego systemu implantologicznego. Przy gorszych warunkach kostnych agresywne, jednofazowe podejście zwiększa ryzyko niepowodzenia.
W praktyce jednofazowo często leczy się przednie zęby w korzystnych warunkach oraz większe rekonstrukcje typu „zęby w 1 dzień” oparte na kilku implantach, gdzie obciążenia rozkładają się na całą łukową konstrukcję protetyczną.
Implanty dwufazowe – bardziej zachowawcze i wciąż najczęstsze
Przy leczeniu dwufazowym implant wszczepia się, zaszywa pod dziąsłem lub specjalną śrubą gojącą, a następnie pozostawia w spokoju na ok. 2–6 miesięcy (w zależności od lokalizacji i kości). W tym czasie dochodzi do osteointegracji, czyli zrostu implantu z kością.
Dopiero w drugiej fazie odsłania się implant, zakłada łącznik i wykonuje koronę. Pacjent przez jakiś czas funkcjonuje z tymczasowym uzupełnieniem (np. most adhezyjny, proteza tymczasowa), ale samo wszczepienie ma lepsze warunki do spokojnego gojenia.
Dwufazowe leczenie bywa wolniejsze, ale ma wyższą przewidywalność przy trudniejszych warunkach: po rozległych augmentacjach, podniesieniu dna zatoki szczękowej, w kości o gorszej jakości. Daje też nieco większą swobodę w planowaniu etapów protetycznych.
W codziennej praktyce dwufazowo wprowadza się większość implantów, a leczenie jednofazowe rezerwuje się dla wyselekcjonowanych przypadków i doświadczonych zespołów.
Systemy implantologiczne a „rodzaj implantu” – co realnie ma znaczenie
Pojęcie „rodzaju implantu” bywa używane wymiennie z nazwą systemu implantologicznego. Na rynku działają dziesiątki firm, ale pod względem konstrukcji większość opiera się na podobnych założeniach. Różnice tkwią w szczegółach: kształcie gwintu, rodzaju powierzchni, geometrii połączenia implant–łącznik.
W praktyce 2–3 kwestie mają realne znaczenie dla pacjenta:
- Historia i stabilność producenta – system obecny od kilkunastu–kilkudziesięciu lat, z badaniami klinicznymi i dużą bazą użytkowników, daje większą pewność dostępności części i przewidywalności.
- Powierzchnia implantu – nowoczesne powierzchnie piaskowane, trawione, modyfikowane zwiększają szybkość i jakość osteointegracji. To jeden z powodów, dla których współczesne implanty osiągają tak wysokie wskaźniki przeżycia.
- Połączenie implant–łącznik – stożkowe, precyzyjne połączenia minimalizują mikroprzecieki i mikroruchy, co wpływa na stan kości brzeżnej i tkanek miękkich wokół implantu.
Wybór konkretnego systemu to w dużej mierze kwestia doświadczenia lekarza. Bardzo „egzotyczne” systemy, bez zaplecza badawczego i dystrybucji, mogą w długim terminie sprawić problemy z serwisem lub rozbudową pracy protetycznej.
Dobór rodzaju implantu do sytuacji pacjenta
Teoretycznie lista podtypów implantów jest długa, ale w gabinecie sprowadza się to do kilku decyzji: materiał, średnica i długość, liczba etapów leczenia, klasyczny implant vs miniimplant/proteza. Najczęstsze scenariusze wyglądają mniej więcej tak:
Przy pojedynczym brakującym trzonowcu w dobrej kości żuchwy wybór pada zwykle na tytanowy implant śrubowy, dwufazowo, z klasyczną koroną porcelanową na łączniku. Proste, przewidywalne rozwiązanie.
Przy brakach w odcinku przednim, cienkim biotypie dziąsła i dużych oczekiwaniach estetycznych możliwe są dwie ścieżki: klasyczny implant tytanowy z ceramicznym łącznikiem i dopracowaną koroną albo implant cyrkonowy, jeśli pacjent chce uniknąć metalu. Decyzja zależy od warunków zgryzowych, ryzyka recesji dziąsła i doświadczenia lekarza w pracy z cyrkonem.
U pacjenta z całkowitym bezzębiem żuchwy, bardzo luźną protezą i ograniczonym budżetem rozsądne bywają 2–4 miniimplanty stabilizujące istniejącą protezę. To duży skok komfortu przy relatywnie małej inwazyjności. Gdy budżet i warunki kostne pozwalają – lepszym rozwiązaniem długoterminowym jest kilka klasycznych implantów pod most lub protezę stałą na belce.
W przypadku pacjentów z chorobami ogólnymi (np. dobrze kontrolowana cukrzyca) zwykle wybiera się rozwiązania bardziej przewidywalne: implanty tytanowe od sprawdzonych producentów, raczej leczenie dwufazowe, unikanie zbędnych kombinacji z natychmiastowym obciążeniem, dopóki nie ma absolutnej pewności co do stabilizacji.
Nie ma jednego „najlepszego rodzaju implantu” dla wszystkich. Są natomiast rozwiązania lepsze lub gorsze dla konkretnej osoby, z konkretną kością, nawykami i oczekiwaniami. Im bardziej świadomie patrzy się na różne typy implantów – materiał, budowę, sposób obciążenia – tym łatwiej zrozumieć, dlaczego proponowany plan leczenia wygląda właśnie tak, a nie inaczej.